CRP-Schnelltest reduziert Einsatz von Antibiotika
Die Debatte über den zügellosen Einsatz von Antibiotika und die zunehmende Resistenzentwicklung ist gerade wieder hochaktuell. Die Bedeutung weltweit zunehmender Antibiotikaresistenzen wird von der WHO mit der Bedrohung des Menschen durch den Klimawandel gleichgesetzt (*1). Wie kommt es zu Resistenzen und was hat es mit dem Schnelltest auf sich?
Wir führen in unserer HNO-Praxis in Nürnberg seit Jahren den CRP-Schnelltest in diagnostischen Grenzfällen durch, wobei dieser Parameter Anamnese, Befund und die ärztliche Erfahrung niemals ersetzen kann. Doch führt dieses Vorgehen zu einer hohen Zufriedenheit bei meinen Patienten. Auch mir als Arzt gibt es ein gutes Gefühl, meine Therapieentscheidung zu verbessern, damit es meinen Patienten schnell wieder gut geht. Darum möchte ich im Folgenden über den Einsatz und Zweck des Testes berichten.
Antibiotika und Antibiotikaresistenz
Antibiotika bekämpfen Bakterien, indem sie die Verbreitung der Erreger hemmen, sie abtöten oder sie strukturell verändern. Problematisch ist jedoch, dass sich Bakterienstämme, die gegen ein oder mehrere gängige Antibiotika resistent sind, immer stärker ausbreiten (Antibiotikaresistenz). Dies sorgt dafür, dass das Antibiotikum bei einem Befall von Krankheitserregern keine Wirkung mehr zeigt. Es wird aktuell geschätzt, dass bereits jetzt weltweit rund 700.000 Menschen pro Jahr an Krankheiten sterben, die bislang mit antibiotischen Medikamenten gut behandelbar waren.
Wie entwickeln sich Resistenzen?
Antibiotika werden zu oft verschrieben. Vierzig Prozent aller Antibiotikaverschreibungen erfolgen wegen Atemwegsinfektionen…. aber gerade hier helfen sie meist nicht und fördern die Resistenzbildung. Warum kommt es zu diesem hohen Prozentsatz?
Zum einen ist es die Erwartungshaltung (und Forderung) des Patienten ein Medikament einnehmen zu können, was eine schnelle Linderung der Beschwerden bringen könnte und manche Ärzte zur überschnellen Verordnung verleitet. Schließlich komme man zum Arzt, damit der etwas „Richtiges“ verschreibt. Phytotherapeutika und symptomatisch wirkende Medikamente, die bei Erkältungskrankheiten, viral bedingten Hals- und Nebenhöhlenentzüdnungen eigentlich Mittel der Wahl wären, sind ohnehin frei verkäuflich, so nach dem Motto – nur Verschreibungspflichtiges wirke. Leider ist das ein Trugschluss.
Es gibt leider aber auch Fälle, bei denen die Verschreibung erfolgt, damit der Patient schnell wieder „behandelt“ aus der Sprechstunde raus ist. Das klingt drastisch, aber unser Gesundheitssystem mit Fallpauschalen und übervollen Sprechstunden hat auch zu solchen Handlungsweisen geführt. Besser Übertherapie, als dass der Patient ein zweites mal erscheint. Schlimm, aber leider kommt sowas tatsächlich vor. Denn leider bleibt oft zu wenig Zeit für ausführliche Anamnese und für beobachtende Nachkontrollen, wenn gerade ein beginnender Infekt nicht richtig eingeordnet werden kann. Beim sog. „watchful waiting“ wird dem Patient meist einige Tage später nochmal Kontrolle angeboten. Bei zunehmenden Beschwerden und dem begründeten Verdacht auf Vorliegen einer bakteriellen Infektion kann dann ein Antibiotikum verordnet werden. Bei guter Immunitätslage und rückläufigen Beschwerden kann weiter beobachtet und zugewartet werden. Da oftmals die Zeit für diese Nachkontrollen fehlt, wird schnell mal ein Rezept über ein Antibiotikum („zur Sicherheit“) ausgestellt, was möglicherweise gar nicht notwendig gewesen wäre.
Mehr als 90% aller Erkältungen sind nämlich durch Viren verursacht – hier hilft ein Antibiotikum nicht. Der Körper muss das Virus selbst eliminieren, Medikamente (z.B. Schmerzmittel, Vitamin C, Hustenstiller) können die Symptome lindern und das Immunsystem stärken, nicht aber die Ursache (den Virus) beheben. Daher ist es für den Arzt sehr wichtig, bereits beim ersten Besuch des Patienten die Infektion richtig einzuschätzen. Nicht immer ist das jedoch so einfach und manchmal reicht die Blickdiagnose nicht. Zwar gibt es in der HNO-Heilkunde typische Zeichen, an denen man bakterielle von viralen Infekten unterscheiden kann (z.B. sog. Centor-Score bei der akuten Mandelentzündung), manchmal sind die Beschwerden und/oder der Befund jedoch nicht ganz eindeutig. Zum Beispiel kann es bei einer typischen (viral verursachten) Erkältung zu einer bakteriellen Superinfektion kommen. Dann kann das Wissen um Entzündungswerte im Blut den entscheidenden Hinweis geben. Und hier kommt nun der CRP-Test als Schnelltest zum Zug.
Was ist CRP?
CRP ist die Abkürzung für C-reaktives Protein. Dieses Eiweiß wird in der Leber produziert, ist ein Entzündungsparameter und gehört zu den Akute-Phase-Proteinen. Es steigt bei Entzündungen im Blut an. Je stärker der Anstieg des CRP-Wertes ist, desto höher ist die Entzündungsaktivität beziehungsweise desto mehr entzündetes Gewebe ist vorhanden. Ein normaler CRP-Wert schließt eine systemisch-bakterielle Infektion praktisch aus. Dagegen schließt ein niedriges CRP einen Virusinfekt nicht komplett aus, z.B. beim Pfeifferschen Drüsenfieber oder bei der Influenza (Viren!) kommen regelmäßig erhöhte CRP-Werte vor.
Wenn man also weiß, ob der CRP-Spiegel erhöht ist, kann dies ein wichtiger Hinweis sein, wann der Einsatz eines Antibiotikums gerechtfertigt ist und wann sinnlos.
Das CRP kann über verschiedene Verfahren im Blut gemessen werden. Der klassische Weg erfolgt über die Blutentnahme. Es wird etwas Blut (Serum) entnommen und an das Labor geschickt. Am nächsten / übernächsten Tag liegt der Befund meist vor. Eine schnellere Bestimmung gelingt mit dem CRP-Schnelltest.
Wie wird der CRP-Schnelltest durchgeführt?
Der CRP-Schnelltest liefert in nur wenigen Minuten ein Ergebnis. Hierfür bedarf es nur eines Tropfens Blut, der durch einen kleinen Piekser aus der Fingerbeere (Kapillarblut) entnommen wird. Anschließend wird der Tropfen mit der Reaktionslösung gemischt und auf ein Testvlies aufgebracht. Je nach An- oder Abwesenheit von CRP kommt es zur Darstellung von Streifen im Fenster des Analysekits. Kein Streifen bedeutet – kein CRP, ein gerade sichtbarer Streifen – 10-30 ng CRP, dicker Streifen – CRP hochpositiv, Verdacht auf bakterielle Infektion.
Der Schnelltest liefert jedoch keine Absolutwerte, d.h. Zahlenwerte. Man kann das CRP nur qualitativ bewerten, was aber zur Entscheidung „Antibiotikum ja oder nein“ vollkommen ausreicht.
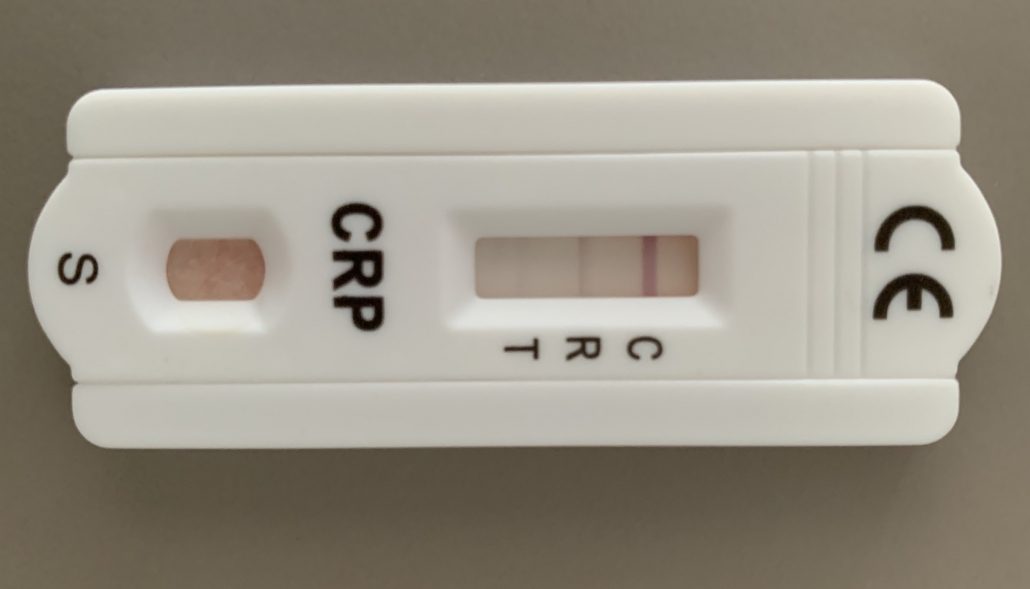
Testlinie (T) dünner als Referenzlinie (R) – CRP negativ
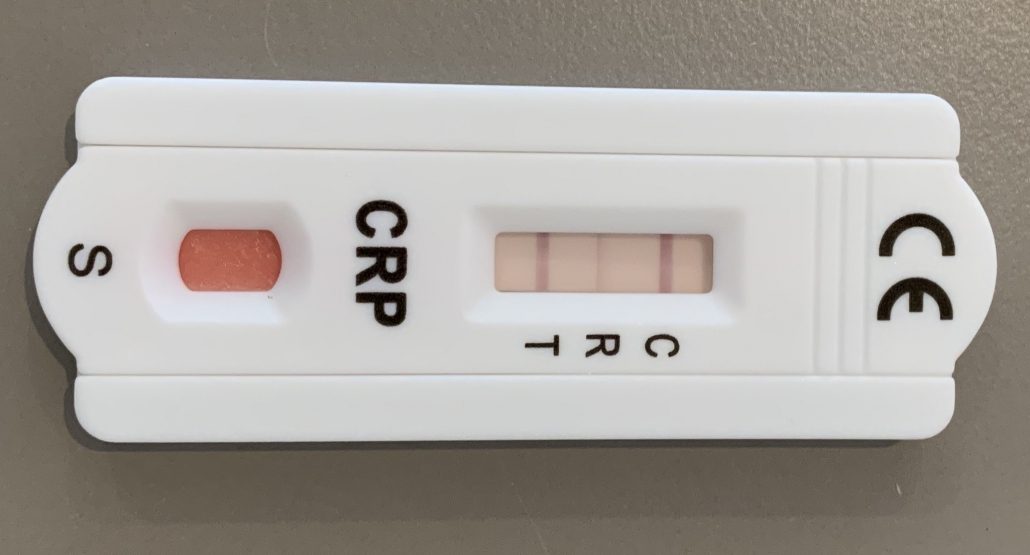
Testlinie (T) dicker als Referenzlinie (R) – CRP positiv
Weitere Vorteile des CRP-Tests?
Neben der schnellen und unkomplizierten Durchführbarkeit des Testes gibt es weitere Vorteile. CRP hat eine nur sehr kurze Halbwertszeit von nur 20-48 Stunden. Damit lässt sich der Verlauf einer Entzündung sowie der Behandlungserfolg von entzündungshemmenden Therapiemaßnahmen sehr gut anhand der CRP-Werte kontrollieren. Außerdem ist der Test preiswert. Der größte Vorteil des Testes ist aber wie erwähnt der Beitrag zur Verhinderung von Resistenzen. In den Niederlanden zum Beispiel verwenden etwa 60 Prozent der niedergelassenen Allgemeinmediziner die CRP-Schnelltestung. Zugleich weisen die Niederlande die niedrigste Antibiotikaverordnungsrate auf.
Führt mein Arzt einen Schnelltest durch?
Ob Ihr Arzt einen Schnelltest in seiner Praxis bevorratet, müssen Sie tatsächlich mit ihm abklären. Die meisten Haus- und Kinderärzte haben ein der Praxis angeschlossenes Akutlabor, wo eine qualitative CRP-Bestimmung unproblematisch möglich ist. Für kleinere Praxen ohne eigenes Labor bietet sich der Schnelltest an.
Fragen Sie beim nächsten vermeintlich bakteriellen Infekt nach, ob es sich definitiv um eine mit Antibiotika behandelbare Erkrankung handelt und bitten Sie im Zweifel um die Durchführung des CRP-Schnelltestes. So tragen Sie aktiv zur Verhinderung von Antibiotikaresistenzen bei.
Leider gehört der CRP-Test für gesetzlich Versicherte nicht zu den Standardleistungen bei jeder akuten Infektion. Die AOK in Sachsen-Anhalt übernimmt im Rahmen des AOK-Hausarzt- und Kinderarztvertrages die Kosten. Die Privaten Krankenkassen tragen die Kosten in der Regel.
Weitere Informationen aus der aktuellen Presse
https://www.pharmazeutische-zeitung.de/crp-schnelltest-reduziert-einsatz-von-antibiotika/
https://www.aerzteblatt.de/nachrichten/105947/CRP-Schnelltest-reduziert-Einsatz-von-Antibiotika
*1) Weltgesundheitsorganisation (WHO), Regionalbüro für Europa. Strategischer Aktionsplan zur Bekämpfung von Antibiotikaresistenzen. 2011.

 (c) Dr. Ines Weinzierl
(c) Dr. Ines Weinzierl (c) Dr. Weinzierl
(c) Dr. Weinzierl (c) fotolia 41153012
(c) fotolia 41153012